Eine frühe Erkennung ist bei jeder Krebsart entscheidend. Daher sollten Frauen regelmäßig Brustkrebsvorsorgetermine wahrnehmen. Das häufigste Erstsymptom von Brustkrebs ist die tastbare Verhärtung (Knoten) in der Brust, die zunächst immer verdächtig ist. Daher sollte auf jeden Fall ein Arzt die Verhärtung untersuchen. Aber auch
- einseitige Veränderungen in Form und Größe der Brust
- Einziehungen oder Vorwölbungen der Haut
- einseitiges Austreten von Flüssigkeit aus der Brustwarze
können Anzeichen für Brustkrebs sein.
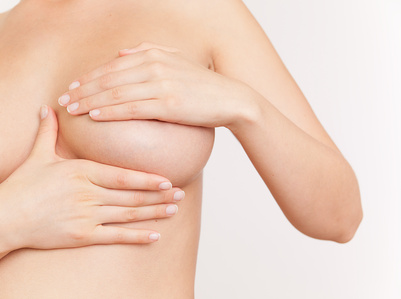
Tastuntersuchung der Brust als Brustkrebsvorsorge
Ab dem Alter von 30 Jahren beinhaltet das gesetzliche Krebsvorsorgeprogramm eine jährliche Tastuntersuchung der Brust und der Achselhöhlen zur Früherkennung von Brustkrebs. Der Frauenarzt sucht dabei gezielt nach Anzeichen für einen Brusttumor (Mammakarzinom). Er stellt auch Fragen zu auffälligen Veränderungen oder Beschwerden sowie zu Risikofaktoren und Vorerkrankungen auch innerhalb der Familie (Anamnese). Zudem erhalten die Frauen eine Anleitung zum Selbstabtasten der Brust.
© detailblick-foto / Fotolia
Die meisten Mammakarzinome entstehen im oberen äußeren Viertel der Brust. Frauen sollten einmal im Monat selbst eine Tastuntersuchung der Brust durchführen.
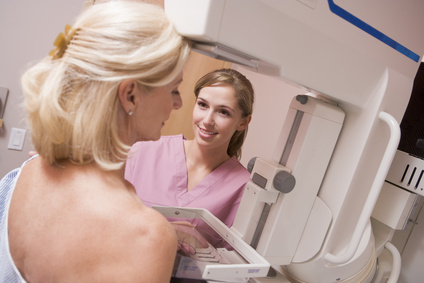
Mammografiescreening in der Brustkrebsvorsorge
Routineuntersuchung für Frauen ab 50 Jahren
Die Mammografie, eine spezielle Röntgenuntersuchung der Brust, bietet die beste Möglichkeit, kleine, noch nicht tastbare oder anderweitig erkennbare Brusttumoren zu entdecken. Da Brustkrebs sich im Frühstadium noch sehr gut behandeln lässt, ist eine frühzeitige Erkennung sehr wichtig. Zeigt sich ein tastbarer Knoten oder eine sonstige äußere Veränderung der Brust, ist der Tumor meist schon relativ groß und die Heilungschance wesentlich geringer.
Die Mammografie ist in Deutschland als routinemäßige Krebsfrüherkennungsuntersuchung (Mammografiescreening) für Frauen zwischen 50 und 69 Jahren verfügbar. Anhand der Daten amtlicher Melderegister werden Frauen dieser Altersgruppe alle zwei Jahre zur Mammografie eingeladen, deren Kosten die gesetzlichen Krankenkassen tragen. Eine Pflicht, dieser Einladung nachzukommen, besteht dabei nicht.
Eine routinemäßige Mammografie zur Brustkrebsfrüherkennung bei jüngeren Frauen wird als nicht sinnvoll erachtet, weil bei ihnen das Brustgewebe wesentlich dichter und drüsenreicher ist, sodass kleinste Knoten weniger gut darstellbar sind. Der geringere Nutzen der Mammografie in dieser Altersgruppe, bei der Brustkrebs zudem wesentlich seltener auftritt, steht in einem ungünstigen Verhältnis zum Risiko der Strahlenbelastung, zumal das Brustgewebe in jüngeren Jahren weitaus empfindlicher gegenüber Strahlenschäden ist. Besteht Krebsverdacht, ist eine Mammografie aber genau wie andere bildgebende Verfahren (Ultraschall, Magnetresonanztomografie) ein wichtiges diagnostisches Instrument, dessen Kosten von den Krankenkassen übernommen werden.
Durchführung und Nutzen
Bei der Mammografie ist es für eine optimale und aussagekräftige Darstellung des Gewebes erforderlich, die Brust zwischen zwei strahlendurchlässigen Plexiglasscheiben leicht zusammenzudrücken. Manche Frauen empfinden diese Prozedur als unangenehm oder gar schmerzhaft. Da die Druckempfindlichkeit der Brust in der ersten Zyklushälfte geringer ist, kann es hilfreich sein, den Termin für die Mammografie entsprechend zu planen.
Gewöhnlich werden von jeder Brust zwei Aufnahmen angefertigt, jeweils eine von der Seite und eine andere in vertikaler Richtung von oben. Durch eine verfeinerte Röntgentechnik und empfindlicheres Filmmaterial ist die Strahlenbelastung bei der Mammografie sehr gering und sie bildet auch kleinste Gewebeveränderungen sehr genau ab. Hinweisend sind oft kleinste Kalkeinlagerungen (Mikrokalk). Mit der Mammografie können Brusttumoren ab einer Größe von zwei Millimetern detektiert werden.
Für die Einrichtungen, die am Mammografiescreeningprogramm teilnehmen, gibt es eine ganze Reihe von strikten Qualitätsanforderungen. Dazu gehören eine besonders gute technische Ausstattung, eine regelmäßige Wartung der Geräte, speziell ausgebildete Röntgenassistentinnen sowie Ärzte, die ihre Qualifikation bei der Auswertung der Mammogramme unter Beweis stellen müssen.
Im Rahmen des Mammografiescreenings beurteilen zwei Radiologen jede Röntgenaufnahme unabhängig voneinander. Frauen, die zur Mammografie dennoch lieber in die radiologische Praxis ihrer Wahl gehen möchten, müssen die Kosten selbst tragen. Normalerweise findet während der Untersuchungen im Rahmen des Mammografiescreenings kein Gespräch mit einer Ärztin oder einem Arzt statt. Das Ergebnis der Mammografie erhält die Patientin nach etwa einer Woche schriftlich – bei Einverständnis kann auch der Frauenarzt die Mitteilung erhalten. Bei einem unklaren Befund werden Untersuchungen zur weiteren Abklärung vorgeschlagen.
Mammografie © Monkey Business / Fotolia
Digitale Mammografie in der Brustkrebsvorsorge
Bei der digitalen Mammografie kann im Gegensatz zur herkömmlichen Anfertigung von Röntgenbildern das untersuchte Gewebe auf dem Computerbildschirm dargestellt, vergrößert und nachbearbeitet werden. Dieses Verfahren bietet daher gewisse Vorteile bei der Interpretation der Aufnahmen, auch wenn es grundsätzlich nicht genauer als die herkömmliche Mammografie ist. Die Kosten einer digitalen Mammografie müssen wie alle Verfahren aus dem Katalog der individuellen Gesundheitsleistungen (IGeL) selbst getragen werden.
Ist die Teilnahme an einem Mammographie-Programm sinnvoll?
Internationale Studien haben gezeigt: In der Altersgruppe der 50- bis 70-Jährigen sterben 20 bis 30 Prozent weniger Frauen an Brustkrebs, wenn sie an einem Mammografiescreening teilnehmen. Doch was bedeuten diese Zahlen für jede einzelne Frau? Von 1.000 Teilnehmerinnen eines Screenings sterben im Laufe von zehn Jahren sechs Frauen an Brustkrebs. In einer gleich großen Gruppe von Frauen, die nicht regelmäßig zur Mammografie gehen, sind es acht, also zwei mehr.
Sicher: Jedes gerettete Menschenleben ist viel wert. Es bleibt aber zu bedenken, dass die restlichen 998 Frauen keinen Nutzen, sondern Unannehmlichkeiten von der Untersuchung haben. Hinzu kommen möglicherweise auch seelische und körperliche Beeinträchtigungen sowie eine Belastung durch unklare mammografische Befunde. Keine der 1.000 Frauen weiß vorher, ob sie zu den zwei Brustkrebspatientinnen gehört, deren Leben durch die Früherkennung gerettet wird, oder zu den 998, die nur die Nachteile des Mammografiescreenings zu spüren bekommen. Das macht die Entscheidung für oder gegen die Teilnahme am Screening für manche Frauen schwierig.
Kritiker des Mammografiescreenings weisen darauf hin, dass Frauen nicht in jedem Fall länger leben, wenn bei der Mammografie ein Karzinom entdeckt wird. Wenn der Tumor zum Zeitpunkt der Diagnose nicht mehr heilbar ist, verlängert sich unter Umständen nur die Zeit, in der die Frau von ihrem Krebs weiß.
Andererseits bietet die Mammografie die Chance, ein Mammakarzinom früh genug zu erkennen, sodass es heilbar ist.
Ultraschalluntersuchung der Brust in der Brustkrebsvorsorge
Die Ultraschalluntersuchung (Sonografie) der Brust ist der Mammografie hinsichtlich ihrer Treffsicherheit unterlegen. Zusätzlich eingesetzt kann das Verfahren allerdings die routinemäßige Früherkennung von Brustkrebs sinnvoll ergänzen. So lässt sich etwa das bei jüngeren Frauen dichtere, drüsenreichere Gewebe im Ultraschall besser darstellen. Insbesondere können mit der Methode gutartige Zysten sehr sicher von Knoten unterschieden werden.
Ultraschalluntersuchungen der Brust sind kein Bestandteil der gesetzlichen Brustkrebsfrüherkennung und daher keine Kassenleistung. Sie werden im Rahmen der individuellen Gesundheitsleistungen (IGeL) als „Sono-Check“ angeboten und sind aus eigener Tasche zu bezahlen. Ausnahmen bestehen bei unklaren Mammografiebefunden, die sonografisch abgeklärt werden sollen. In diesem Fall kommt die Krankenkasse für die Kosten der Ultraschalluntersuchung auf.
© Tobilander / Fotolia
Galaktografie in der Brustkrebsvorsorge
Die Galaktografie kann bei unklaren Mammographie- oder Ultraschallbefunden wichtige Hinweise liefern. Dieses Verfahren stellt die Milchgänge der Brust dar und kann so auch auf dort lokalisierte Veränderungen hinweisen. Vor dem Röntgen spritzt der Arzt der Patientin dazu ein geeignetes Kontrastmittel.
Kernspintomografie in der Brustkrebsvorsorge
Die Kernspintomografie (Magnetresonanztomografie) der Brust ist im Gegensatz zur Mammografie, die schädliche Röntgenstrahlen nutzt, ein vollkommen nebenwirkungsfreies Verfahren. Für Frauen mit erhöhtem genetischen Brustkrebsrisiko sind Früherkennungsuntersuchungen in kürzeren Intervallen bereits im Alter ab 25 bis 30 Jahren zu empfehlen.
Da gerade diese Frauen besonders empfindlich für Strahlenbelastungen sind und die Mammografie in dieser Altersgruppe ohnehin weniger aussagekräftig ist, stellt die Kernspintomografie der Brust hier eine geeignete Alternative dar. In der allgemeinen Brustkrebsvorsorgeroutine kommt die Kernspintomografie der Brust dagegen nicht zum Einsatz.
Thermografie der Brust in der Brustkrebsvorsorge
Auch die Thermografie der Brust ist als alternatives Untersuchungsverfahren zur Früherkennung von Mammakarzinomen in der Diskussion. Bei der Thermografie handelt es sich um eine Methode, die mittels Infrarotanalytik die Wärmeabstrahlung des Gewebes misst. Der Einsatz der Thermografie in der Krebsdiagnostik basiert auf der Annahme, dass ein Tumor aufgrund seiner gegenüber gesundem Gewebe stärkeren Durchblutung auch mehr Wärme entwickelt. Diese vermehrte Wärmeabstrahlung sollte bei der Thermografie deutliche Signale liefern.
Doch auch gutartige Veränderungen können teilweise zu abweichenden Wärmeverteilungen führen. Die Thermografie liefert daher keine eindeutigen Ergebnisse und wird infolgedessen auch nicht von den gesetzlichen Krankenkassen bezahlt.
Autor:
Dr. R. Behrens



