Bei Leberkrebs handelt es sich um einen bösartigen Tumor in der Leber, die zumeist in Lunge und Knochen metastasieren. Unterschieden wird zwischen
- sekundärem Leberkrebs, also Tochtergeschwülsten (Metastasen) anderer Krebsarten
- primärem Leberkrebs, der sich direkt aus den Zellen der Leber entwickelt
Definition: Was ist Leberkrebs?
Die Leber (griechisch: Hepar) ist die größte Drüse des menschlichen Körpers und so das zentrale Organ des gesamten Stoffwechsels. Ihre bedeutsamsten Aufgaben sind
- Herstellung wichtiger Eiweiße
- Verwertung von Nahrungsbestandteilen
- Produktion der Galleflüssigkeit
- Abbau und die Ausscheidung von Stoffwechselprodukten, Pharmazeutika und Toxinen.
Wenn in den Zellen der Leber bösartige Neubildungen entstehen, spricht man von Leberkrebs. Zu unterscheiden ist der primäre Leberkrebs von dem sekundären Leberkrebs. Entwickeln sich bösartige Geschwülste direkt aus den Zellen der Leber, verwendet man die Bezeichnung primärer Leberkrebs. Bildet sich die bösartige Geschwulst zwar in der Leber, aber nicht aus deren Zellen, sondern aus Zellen anderer Gewebe, die in der Leber weiterwachsen, bezeichnet man dies als Tochtergeschwülste anderer Organe (Lebermetastase) und nennt dies sekundären Leberkrebs.
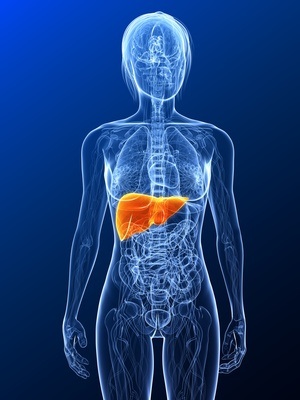
Die Lage der Leber © Sebastian Kaulitzki / Fotolia
Sekundärer Leberkrebs
Metastasen von verschiedenen Tumorarten können Tochtergeschwülste in der Leber bilden. Unter anderem gehören Darmkrebs, Magenkrebs und auch der Brustkrebs zu Krebsarten, welche über die Blutbahn in die Leber streuen und Leberkrebs verursachen. Die Grundkrankheit befindet sich dann in einem fortgeschrittenen Stadium. In einigen Fällen gelingt es nicht zu eruieren, welche Grunderkrankung die Metastase hervorgerufen hat. Dann nennt man dies Cancer of unknown primary (CUP-Syndrom, Krebs unklaren Ursprungs).
Primärer Leberkrebs
Der primäre Leberkrebs wird unterteilt in das Hepatozellulläre Karzinom (HCC) und das Cholangiozelluläre Karzinom (CCC), wobei letzteres von den Gallengängen ausgeht und in die Leber einbricht.
Die Metastasierung des primären Leberkrebses erfolgt zumeist in Lunge und Knochen. Das Leberzellkarzinom (HCC) ist der global fünfthäufigste bösartige Tumor. Trotzdem zählt das HCC verglichen mit anderen Krebsarten (z.B. Prostatakrebs, Brustkrebs) zu den eher seltenen Krebserkrankungen. Weltweit erkranken jährlich etwa 600.000 Menschen. Vergleichsweise erkranken in Deutschland jedes Jahr 6.000 Menschen. Die Häufigkeit verdoppelte sich in den letzten 20 Jahren. Dies wird in Zusammenhang mit der höheren Rate an Hepatitis-C-Neuerkrankungen gebracht.
Männer sind 3-mal häufiger betroffen als Frauen. Das cholangiozelluläre Karzinom ist noch seltener.
Ursachen für Leberkrebs
Primärem Leberkrebs liegen meist eine Leberzirrhose oder molekular-genetische Ursachen zugrunde.
Leberzirrhose
Eine Leberzirrhose (Endstadium chronischer Lebererkrankungen) gilt als Hauptfaktor für die Entstehung von bösartigem Leberkrebs. Durch den chronischen Untergang von gesundem Lebergewebe und die nachfolgende Regeneration entsteht eine gestörte Gewebearchitektur mit knotigen Veränderungen. Zudem bildet sich enorm viel Bindegewebe (Fibrosierung). Durch diese narbigen Areale, welche mehr als 50 Prozent des gesamten Gewebes einer zirrhotischen Leber einnehmen können, ist die Durchblutung der Leber gestört und so staut sich im Bereich der Pfortader das Blut vor der Leber. Man spricht von portaler Hypertension.
Chronischer Alkoholmissbrauch und chronische Virusinfektionen (Hepatitis-B und Hepatitis-C) sind Hauptursachen für die Entstehung einer Zirrhose. Bei der Leberzirrhose mit zugrundeliegender Hämochromatose (angeborene Störung des Eisenstoffwechsels) ist das Erkrankungsrisiko mehrfach erhöht. Zudem bildet der Schimmelpilz Aspergillus flavus Aflatoxine (B1), welche karzinogen auf die Leber wirken. Kontaminierte Nahrungsmitteln wie Nüsse und bestimmtes Getreide sind zu meiden.
Der erblich angeborene Alpha1-Antitrypsinmangel führt durch den Mangel von Proteaseinhibitoren zu einer Leberzirrhose. Wenn der Körper dauerhaft Tetrachlorkohlenstoff ausgesetzt ist, kann Leberkrebs entstehen. Tetrachlorkohlenstoff ist ein Lösemittel für Fette und Öle ist und spielt in der Herstellung von Pflanzenschutzmitteln eine Rolle.
Molekular-genetische Ursachen
Molekular-genetische Ursachen sind ebenfalls als Ursache für primären Leberkrebs in Diskussion. Bei ungefähr 60 Prozent der Tumorpatienten ist das das Tumorsuppressorgen FHIT gestört. Durch die Genstörung ist die Herstellung einer Vielzahl von Proteinen gehemmt und führt so zu einem unkontrollierten Zellwachstum. Auch der langjährige Abusus von Androgenen (beispielsweise durch Bodybuilder) kann die Entstehung eines HCC begünstigen.
Die Ursachen für das cholangiozelluläre Karzinom sind desgleichen nicht vollständig geklärt. Zu den Risikofaktoren zählen
- Gallengangssteine (Choledocholithiasis)
- seltene chronische Entzündungen der Gallenwege (primär sklerosierende Cholangitis)
- Adenome (gutartige Geschwülste) der Gallenwege, die entarten können
- Zysten im Gallengang (Choledochuszysten)
- chronisch-parasitäre Lebererkrankungen (zum Beispiel Leberegel), die vor allem im asiatischen Raum vorkommen
Symptome bei Leberkrebs
Unspezifische Symptome, wie
- ungewollte Gewichtsabnahme,
- Appetitlosigkeit,
- Leistungsknick,
- Oberbauchschmerzen,
- Fieber und
- Nachtschweiß
können erste Anzeichen für eine bösartige Tumorerkrankung der Leber sein.
Andere Symptome treten erst später auf und sind meist die Folge eines vermehrten Wachstums der Geschwulst.
- Gelbsucht (Ikterus): Gelbfärbung der Augen, später auch der Haut
- Juckreiz
- Druckschmerz im rechten Oberbauch (Kapselspannungsschmerz der Leber)
- Bauchwasser (Ascites): Störung im Eiweißhaushalt führt zu einer übermäßigen Flüssigkeitsansammlung in der freien Bauchhöhle und so zu einer Umfangszunahme
- Tastbarer Tumor im rechten Oberbauch als Zeichen einer fortgeschrittenen Erkrankung
- Dunkler Urin und heller, entfärbter Stuhl
Treten eines oder mehrere dieser Symptome auf, sollte ein Arzt konsultiert werden.
Diagnose von Leberkrebs
Die Diagnosestellung beginnt mit der Anamnese (Krankengeschichte). Fragen nach
- einem Beruf im Medizinbereich,
- einer Auslandsreise oder –tätigkeit,
- häufig wechselnden Sexualpartnern ohne nötigen Schutz vor sexuell übertragbaren Krankheiten sowie
- einer möglicherweise bereits vordiagnostizierten Leberzirrhose
sind besonders wichtig.
Die körperliche Untersuchung schließt sich an die Anamnese an. Durch Palpation (Betasten) und Perkussion (Beklopfen) des Bauchraumes kann Größe und Beschaffenheit der Leberoberfläche sowie ein vorliegender Ascites geklärt werden.
Blutentnahme
Eine Blutentnahme mit allen wichtigen Werten, inklusive des Blutbildes und der Gerinnung, zur Feststellung
- einer möglichen Anämie (Blutarmut),
- einer Störung der Syntheseleistung der Leber und erhöhten Cholestasewerten (Störung der Bildung von Galle in der Leber oder ihres Abflusses durch die Gallenwege) sowie
- einer Abnahme der Tumormarker AFP und Ca 19-9, die unter anderem auch bei Leberkrebs erhöht sind,
kann erste Hinweise auf die Erkrankung liefern.
Ultraschall
Danach kann der Arzt eine Sonographie (Ultraschall) durchführen. Zumeist kann in der Ultraschalluntersuchung ein großer Lebertumor gut dargestellt werden. Auch eine bestehende Cholestase, freie Flüssigkeit im Bauchraum und die Beurteilung der anderen Oberbauchorgane können bei schlanken Patienten problemlos und schmerzfrei beurteilt werden. Zufallsdiagnosen bei einer Ultraschalluntersuchung sind im Rahmen anderer Erkrankungen nicht selten.
Weitere Untersuchungen zur Diagnose von Leberkrebs
Besteht der begründete Verdacht auf Leberkrebs, sollten weitere Untersuchungen angeschlossen werden:
- Computertomographie (CT) und/oder Magnetresonanztomographie (MRT) des Bauchraumes mit Kontrastmittelgabe zur Beurteilung der Ausdehnung des Tumors und eventuellen Lymphknotenvergrößerungen
- Röntgenaufnahme des Brustkorbes zum Ausschluss von Tochtergeschwülsten
- Knochenszintigramm zum Ausschluss von Tochtergeschwülsten
- Biopsie des Tumors (Ultraschall- oder CT-gestützt) zur Gewinnung von Gewebeproben und Differenzierung der Tumorart (primärer oder sekundärer Leberkrebs)
- Gegebenenfalls Angiographie (Darstellung des Blutgefäßsystems) zur Operationsvorbereitung oder bei unklarer Diagnose
© zlikovec #67501905 / Fotolia
Nur durch die Gewinnung einer Gewebeprobe – dies kann durch Biopsie via Punktion oder durch eine Bauchspiegelung (Laparoskopie) erfolgen – kann bei Leberkrebs die endgültige Diagnosesicherung erfolgen. In seltenen Fällen kann der eigentliche Primarius (Ursprung der Tumorabsiedlung in der Leber) nicht geklärt werden. Dann sind weitere Untersuchungen zur Klärung des Ursprungs notwendig.
Zur weiteren Diagnostik bei Metastasenverdacht sollten eine Magenspiegelung (Gastroskopie) und eine Darmspiegelung (Koloskopie) erfolgen, da Magenkrebs, Darmkrebs oder auch der Krebs der Bauchspeicheldrüse als Erstes in die Leber streuen. Doch auch andere Krebsarten können Metastasen in der Leber bilden. Daher ist eine umfangreiche Suche nach dem Ursprung der Erkrankung wichtig. In ganz seltenen Fällen kann dies jedoch auch nach umfangreicher Suche ungeklärt bleiben (CUP-Syndrom).
Bei Verdacht auf ein cholangiozelluläres Karzinom ist eine initiale Ultraschalluntersuchung des oberen Gastrointestinaltraktes (Endosonographie) und eine anschließende Spiegelung der Gallenwege (endoskopisch retrograde Cholangiographie: ERCP) zur Diagnosestellung angebracht.
Behandlung von Leberkrebs
Die Therapie von Leberkrebs richtet sich nach Größe, Ausdehnung und Lage des Tumors. Zudem spielt der Allgemeinzustand des Patienten eine große Rolle. Eine Skala zur Evaluierung der symptombezogenen Einschränkung der Aktivität, der Selbstversorgung und auch der Selbstbestimmung bei Patienten mit bösartigen Tumoren ist der Karnofsky-Index (Karnofsky performance status scale). Bei 100 Prozent bestehen keinerlei Einschränkungen; je größer die Einschränkungen sind, umso mehr reduziert sich die Prozentangabe des Karnofsky-Index. Anhand dieser Skala kann geklärt werden, welche Therapie für den jeweiligen Patienten am ehesten in Frage kommt. Zur Therapieentscheidung ist es wichtig, in welchem Zustand die Leber sich befindet, ob eine Zirrhose vorliegt oder die Syntheseleistung oder Entgiftung eingeschränkt sind.
Eine speziell auf den Patienten zugeschnittene Therapieentscheidung sollte immer in einer interdisziplinären Tumorkonferenz gefällt werden. In diesen Konferenzen besprechen Chirurgen, Gastroenterologen, Onkologen und Strahlentherapeuten den einzelnen Fall im kleinsten Detail und fällen anschließend unter Berücksichtigung aller Gesichtspunkte eine gemeinsame Entscheidung zur bestmöglichen, individuellen Therapie des Patienten.
Leberkrebs operieren
Ob eine Operation in Frage kommt, hängt von der Funktion der Leber, der Größe, der Anzahl und der Lage des Tumors ab. Ist die Leberfunktion noch gut erhaltenen, ist die Operation die Methode der Wahl. Der Tumor muss allerdings operativ gut zugänglich sein. Zu klären ist auch, ob es sich um eine oder mehrere Metastasen eines anderen Tumors handelt oder ob primärer Leberkrebs vorliegt. Sind es Metastasen, muss auch der Ursprung der Metastasen behandelt werden und eine etwaige Chemo- und/oder Strahlentherapie zur Verkleinerung der Metastasen durchgeführt werden.
Kleine Tumoren können gut operiert werden und so die Prognose verbessern. Der Chirurg entfernt dann den Teil der Leber, in dem die Geschwulst liegt (Lebersegmentresektion) mit einem Sicherheitsabstand, damit die Entfernung im Gesunden erfolgt und das Behandlungsresultat als kurativ (heilend) angesehen werden kann. Ist der Leberkrebs ausgedehnter, aber auf den rechten oder linken Leberlappen beschränkt, kann auch der ganze rechte oder linke Leberlappen (Hemihepatektomie) entfernt werden. Der Pathologe untersucht das eingeschickte Präparat unter dem Mikroskop, um festzustellen, welche Art von Leberkrebs besteht, wie das Tumorstadium ist und ob eventuelle Restkrebszellen im Körper verblieben sind. Bei einer vollständig von Metastasen durchsetzten Leber ist eine Operation nicht erfolgversprechend.
Lebertransplantation bei Leberkrebs
Bei ausgedehnter Leberzirrhose ist die Transplantation erfolgversprechender zur Behandlung von Leberkrebs als die alleinige Entfernung des Tumors. Nur bei entsprechend gutem Allgemeinzustand ohne schwerwiegende Begleiterkrankungen kann dies durchgeführt werden. Nach der Hepatektomie (vollständige Entfernung der Leber) wird eine Spenderleber eingesetzt.
Nach der Transplantation müssen immunsupprimierende Medikamente über einen langen Zeitraum eingenommen werden, um die Abstoßung des Organs zu vermeiden.
Chemotherapie bei Leberkrebs
Die Chemotherapie zählt in Deutschland bei primärem Leberkrebs nicht zu den Standard-Behandlungen, da sie keine lebensverlängernde Wirkung zeigt.
Liegen Metastasen vor, ist die Art der Chemotherapie abhängig von der Art des Primärtumors. Prinzipiell verwenden die Mediziner Zellgifte, die vor allem auf das sich schneller teilende Tumorgewebe wirken und so zu einer Hemmung des Tumorwachstums und zum Absterben vitaler Tumorzellen führen. Seit 2007 ist das primär bei fortgeschrittenem Nierenzellkarzinom eingesetzte Medikament Sorafenib auch bei Leberzellkrebs zugelassen.
Dieses wird als Tablette eingenommen und kann dann eingesetzt werden, wenn der Leberkrebs nicht operiert werden kann.
Innere Radiotherapie bei Leberkrebs
Im Rahmen der inneren Radiotherapie wird die Leber von innen bestrahlt. Kleine radioaktiv-markierte Substanzen werden direkt in die die Leber versorgenden Gefäße eingebracht. Dies wird auch als selektive interne Radiotherapie bezeichnet.
Thermoablation bei Leberkrebs
Via Sonde werden Laserlicht oder Radiofrequenzwellen direkt in den Tumor induziert und so das Gewebe erhitzt. Dies führt zu einer Nekrose (Absterben der Zellen) des Tumorgewebes.
Auch Kältesonden können ähnliche Ergebnisse erzielen. Durch Vereisung mit Stickstoff verödet das Tumorgewebe ebenfalls.
Perkutane Ethanolinjektion/transarterielle Chemoembolisation
Konzentrierter Alkohol oder Essigsäure wird durch die Bauchdecke in die Stelle der Leber gespritzt, an der sich der Tumor befindet (perkutane Ethanolinjektion).
Alternativ kann der Arzt auch die große Leistenarterie (A. iliaca) punktieren und eine Kanüle direkt bis zu der den Tumor versorgenden Leberarterie vorschieben. Durch diese Kanüle spritzt er dann das Medikament. Diese Methode wird als transarterielle Chemoembolisation bezeichnet.
Dieses Verfahren kann man auch dazu nutzen, um den Leberkrebs vor der entsprechenden Operation zu verkleinern.
Palliative Therapie bei Leberkrebs
Eine palliative Behandlung bedeutet, dass eine Heilung ist in diesem Stadium nicht mehr möglich ist. In diesem Stadium muss die Lebensqualität des Betroffenen gesichert und eventuell verbessert werden. Symptomatische, supportive Therapien stehen zur Bekämpfung von zunehmenden Schmerzen und sonstiger Symptome durch den Leberkrebs (wie Übelkeit, Erbrechen, Ascites und weitere Gewichtsabnahme) zur Verfügung. Auch die Entscheidung über eine palliative Therapie sollte immer individuell unter Berücksichtigung des Allgemeinzustandes in einer interdisziplinären Tumorkonferenz getroffen werden
Heilungsaussichten
Im Allgemeinen gilt: Je früher man den Leberkrebs erkennt, desto besser sind auch die Heilungschancen. Die Lebenserwartung ist unmittelbar an folgende Faktoren geknüpft:
- Anzahl
- Größe
- Lage
- Ausbreitung des Tumors
Ist eine Operation bei primärem Leberkrebs möglich, beträgt die Lebenserwartung bei jedem zweiten Operierten mehr als 5 Jahre. Bei Metastasen ist die Prognose abhängig von dem Stadium und der Behandlungsmöglichkeit des Grundleidens.
Bei sieben von zehn Patienten kommt die Diagnose jedoch zu spät und der Leberkrebs ist bereits so weit fortgeschritten, dass nur noch eine palliative Therapie in Betracht kommt. Die mittlere Überlebenszeit beträgt dann zwischen 6 bis 12 Monaten. Tochtergeschwülste des primären Leberkrebses verschlechtern die Prognose noch weiter.
Nachsorge und Prävention
Alle 6 Monate sollte eine Bestimmung der Tumormarker, eine körperliche Untersuchung und Anamnese sowie ein Ultraschall zur Erkennung eines Rezidivs (Wiederauftreten des Tumors) durchgeführt werden. Im Anschluss daran können weiterführende Untersuchungen bei begründetem Verdacht erfolgen.
Eine Impfung gegen Hepatitis B, gerade bei Kleinkindern und gefährdeten Erwachsenen (Mediziner, Drogenabhängige etc.), vermindert die Wahrscheinlichkeit auf Hepatitis. Das Risiko auf eine Erkrankung an Leberzirrhose als einer der Hauptverursacher für Leberkrebs können Sie durch verantwortlichen Umgang mit Alkohol reduzieren.
Menschen, die bereits an einer Leberzirrhose leiden, sollten sich ebenfalls alle 6 Monate untersuchen lassen.
Eine angeborene Hämatochromatose sollte therapiert werden.
Fazit zu Leberkrebs
- Frühzeitige Erkennung des Tumors verbessert die Prognose durch schnelle Einleitung der Diagnostik und Therapie
- Kontinuierliche Nachsorge zur frühzeitigen Erkennung eines Rezidives und Anpassung der entsprechenden Therapie
- Regelmäßige Kontrolluntersuchungen, um Folgen der Operation und der lokalen Verfahren rechtzeitig zu erkennen und zu behandeln
- Schmerztherapie und supportive Therapie im palliativen Stadium
- Physische, psychische und gesellschaftliche Unterstützung des Patienten während und nach der Krankheit
Autoren:
Prof. Dr. med. Matthias Pross
Dr. med. Maik Sahm
Dr. med. Katharina Rubach



